Что такое пяточная шпора?
Пяточная шпора – это заболевание стопы, характеризующееся формированием кальцината (участка окостенения) в подошвенный связке в месте ее прикрепления к пяточной кости.
Данный кальцинат, располагаясь в непосредственной близости от пяточной кости, может сливаться с ней, формируя клювовидный выступ. Он, в свою очередь, может вызывать травматизацию близлежащих мягких тканей, сосудов и нервных окончаний, что способствует развитию воспалительной реакции, болевого синдрома и еще большему выпадению солей кальция в воспалительном очаге, что может приводить к увеличению размера пяточной шпоры.
Как развивается пяточная шпора?
Причиной развития кальциноза участка подошвенной связки или, как ее называют согласно анатомической номенклатуре, подошвенного апоневроза, является ее дистрофия, которая может развиваться по двум основным причинам:
● регулярная местная травматизация связки, в результате статического или динамического (рывкового) перерастяжения ее волокон.
● нарушение иннервации связки, приводящее к ухудшению ее трофики (питания), что ухудшает ее качественные характеристики, делая ее менее устойчивой к нагрузкам
Регулярная местная травматизация может наблюдаться при:
– уплощении продольного свода стопы;
– ношении обуви на плоской подошве;
– избыточном весе;
– деформациях стопы;
– заболеваниях позвоночника и суставов нижней конечности, меняющих характер нагрузки на стопу;
– спортивных ударных нагрузках на стопу;
– длительном регулярном пребывании в вертикальном (стоячем) положении.
Все перечисленные нагрузки могут приводить к перерастяжению волокон подошвенного апоневроза в месте максимального напряжения с формированием микронадрывов. Организм залечивает их рубцеванием. Рубцовая ткань, будучи менее эластичной, чем обычная связка, продолжаясь подвергаться перерастяжению, вновь надрывается с образованием все более обширных очагов фиброза.
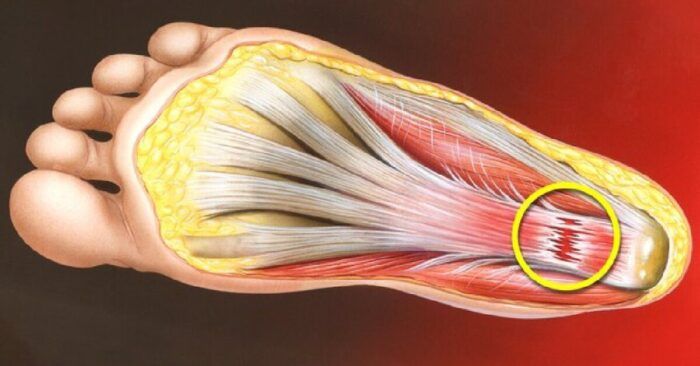
Повышенный риск травматизации подошвенная фасция может приобретать при наличии факторов, способствующих ее укорочению, таких как:
– ношение обуви на высоком каблуке;
– увеличение продольного свода стопы.
Параллельно с микронадрывами и рубцеванием подошвенной фасции в ней протекают еще два процесса:
– кальцификация (оссификация, кальциноз) – выход в местах надрывов из травмированных сосудов солей кальция, с образованием участков окостенения связки;
– асептическое воспаление травмированного участка связки – скопление отечной жидкости, воспалительных веществ и иммунных клеток в травмированном месте.
Вызывая окостенение части связки организм пытается укрепить ослабленное место, трансформируя ослабленный участок связки в более плотную и в более устойчивую к разрывам костную ткань. Однако, формирующийся при этом костный шип, сам частично может становиться причиной травматизации примыкающих к нему мягких тканей.
Асептическое воспаление, как и кальцификация, имеет две стороны медали. С одной стороны, обеспечивает заживление мест микроразрывов связки, за счет работы иммунных клеток, а с другой, способствует формированию и поддержанию болевого синдрома за счет давления на нервные окончания отечной жидкостью и химического их раздражения воспалительными веществами.
Дело в том, что при развитии микроразрывов волокон апоневроза, разрываются также микрососуды. Некоторые микрофрагменты волокон перестают получать питание и погибают. Они должны быть поглощены и выведены из очага повреждения, чтобы он мог полноценно регенерировать, а образовавшийся дефект мог зарубцеваться. Некоторые клетки иммунной системы, такие как макрофаги, поступающие в место повреждения как раз выполняют роль таких чистильщиков, поедающих и удаляющих некротизирующиеся (отмирающие) фрагменты поврежденной связки, после чего они передают команду клеткам соединительной ткани на заживление образовавшегося дефекта рубцеванием.
Описанная роль асептической воспалительной реакции несомненно полезна, поскольку позволяет избежать постепенного полного разрыва подошвенного апоневроза.
Вместе с выходом из травмированных сосудов иммунных клеток, в очаг микроразрывов попадает жидкая часть крови и химические вещества, которые способствуют формированию отека, что не несет полезной функции, поскольку является причиной появления у пациента неприятных симптомы в виде болевого синдрома.
Как было указано выше, помимо местных нагрузок на стопу, вызывающих травматизацию подошвенного апоневроза, причиной его дистрофии может являться нарушение иннервации.
Нарушение иннервации подошвенного апоневроза может развиваться при:
– дегенеративно-дистрофических заболеваниях позвоночника (грыжи дисков, остеохондроз, спондилоартроз, деформирующий спондилез), приводящих к травматизации нервных корешков.
– заболеваниях и повреждениях периферических нервов, что приводит к нарушению трофики, то есть усвоению питательных веществ, иннервируемыми ими тканями, в том числе и подошвенным апоневрозом.
Повреждение корешков или периферических нервов приводит к расстройству поступления нервных импульсов к периферическим тканях, в том числе к подошвенного апоневрозу, что вызывает нарушение их трофики, то есть способности полноценно усваивать питательные вещества. В результате связка теряет свою нормальную структуру, становится ослабленной и менее устойчивой к нагрузкам, что облегчает ее травмирование.
Таким образом пяточная шпора – это не всегда только местная проблема стопы. Механизм ее развития может быть более сложным, захватывая структуры позвоночника и периферической нервной системы.
Как проявляется пяточная шпора?
Симптомы пяточной шпоры весьма характерны. Для нее типичны стартовые боли в области подошвы ближе к пяточной кости. Боль возникает при ходьбе, обычно в начале на старте, по мере расхаживания боль стихает или уменьшается.
Обычно пациенты жалуются на боль по утрам, после ночного сна, при принятии вертикального положения и начале ходьбы.
Также боль может возникать и в дневное время в начале ходьбы после некоторого пребывания в покое в горизонтальном или сидячем положении.
Стихая после расхаживания боль может вновь появляться во время длительной ходьбы.
Боль обычно успокаивается в покое, в горизонтальном положении, однако в периоды обострений и в запущенных хронических случаях, период времени, в течение которого боль успокаивается после нагрузки, может удлиняться.
Как диагностируется пяточная шпора?
В виду характерной клинической картины диагноз пяточной шпоры ставится на основании анализа жалоб пациента, анамнеза заболевания и данных осмотра.
При пальпации обычно выявляется болезненность в области пятки и подошвенного апоневроза. В некоторых случаях отмечается появление боли при разгибании стопы и большого пальца.
Инструментально диагноз пяточной шпоры подтверждается с помощью рентгенографии стопы в боковой проекции.
Для оценки состояния мягких тканей в некоторых случаях может понадобиться выполнение магнитно-резонансной томографии.
Как лечится пяточная шпора?
Для эффективного лечения пяточной шпоры прежде всего требуется выполнение базовых мероприятий, устраняющих или минимизирующих воздействие факторов риска возникновения и поддержания данного заболевания:
– для коррекции плоскостопия требуется ношение ортопедических стелек, максимально формирующих правильный продольный свод стопы;
– при ношении обуви на плоской подошве или, наоборот, на высоком каблуке, требуется правильный ее подбор с высотой каблука 2-3 см;
– при избыточном весе необходимо подключить мероприятия по коррекции массы тела;
– при деформациях стопы необходима мануальная коррекция функциональных блоков суставов стопы, нижней конечности, таза и поясничного отдела позвоночника с последующим ношением индивидуальных ортопедических стелек;
– при наличии заболеваний позвоночника и суставов нижних конечностей, меняющих характер нагрузки на стопу и нарушающих трофику подошвенного апоневроза, необходима мануальная коррекция расстройств биомеханики и физиотерапия патологии межпозвонковых дисков, нервных корешков и периферических нервов.
– исключение ударных спортивных нагрузок на стопу в случае их присутствия;
– при стоячем характере работы необходимо оптимизировать периоды чередования труда и отдыха с исключением длительных временных промежутков пребывания на ногах без разгрузки стопы.
Для эффективного лечения данного заболевания, помимо базовых мероприятий, создающих условия для восстановления, должны использоваться современные методы, направленные на максимальных регресс патологических изменений, развившиеся в тканях подошвенной фасции, а именно на:
● купирование воспаления и отека в месте травмирования волокон подошвенного апоневроза;
● стимуляцию кровоснабжения и трофики патологического очага с целью нормализации процессов питания в месте повреждения для запуска процессов регенерации;
● ликвидацию очагов уплотнения и укорочения подошвенного апоневроза и близлежащих мышц;
● повышение эластичности подошвенного апоневроза на всем его протяжении и в месте рубцевания;
● уменьшение выраженности степени кальциноза подошвенного апоневроза.
Достижение указанных целей невозможно без применения современного высокотехнологичного физиотерапевтического оборудования, в связи с чем физиотерапия являются ключевым и наиболее эффективным направлением терапии данного заболевания.
Лечение пяточной шпоры в Клинике вертеброневрологии
Наша клиника обладает всем необходимым ультрасовременным физиотерапевтическим оборудованием, позволяющим проводить эффективное лечение пяточной шпоры.
В качестве базового метода при лечении пяточной шпоры в нашей клинике используется ударно-волновая терапия.
Мы используем два ультрасовременных аппарата ударно-волновой терапии европейских премиальных брендов:
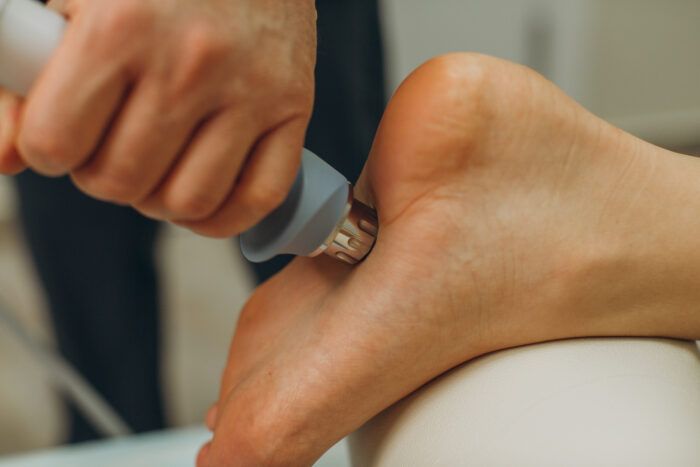
BTL 6000 SWT Topline Power
(Великобритания) – для проведения
радиальной ударно-волновой терапии.
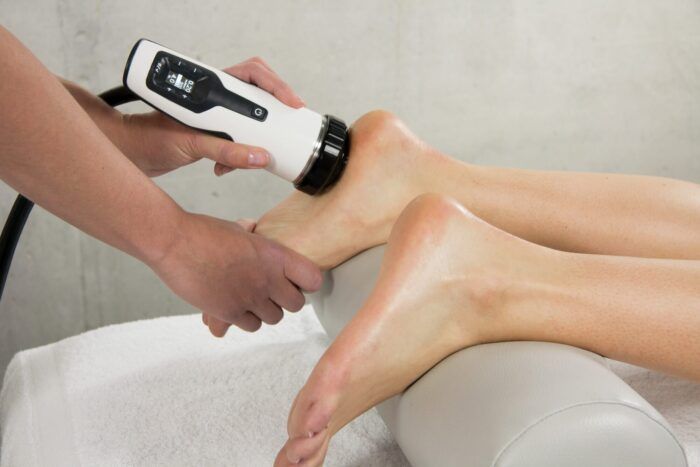
DUOLIT SD1 T-top (“F-SW Ultra”,
Швейцария) – для проведения
фокусированной ударно-волновой
терапии.
Использование двух видов ударно-волновой терапии, проводимой на топовом оборудовании позволяет достигать быстрого и выраженного терапевтического эффекта.
Фокусированная ударно-волновая терапия использует тонкий фокусированный луч инфразвуковых импульсов, создающий высокую концентрацию механических колебаний в узкой зоне, равной в диаметре 4-5 мм, что позволяет данной разновидности ударной волны хорошо размягчать очаги уплотнений, фиброза, а в некоторых случаях и уменьшать выраженность кальциноза в связочных структурах.
Радиальная ударно-волновая терапия использует широкий несфокусированный поток механических импульсов, что оказывает мощный массирующий эффект в месте воздействия, приводя к выраженному улучшению микроциркуляции, без чего невозможна полноценная регенерация поврежденных связочных структур.
Таким образом, сочетанное применение двух видов ударно-волновой терапии, применяемых в нашей клинике, позволяет обеспечивать быстрый эффект и максимальную степень восстановления подошвенного апоневроза.
Стойкий эффект часто может развиваться уже после проведения 3-4 процедур, хотя зачастую пациенты чувствуют улучшение уже после 1-го сеанса. В случае необходимости количество процедур может быть увеличено до 5-8.
В запущенных случаях заболевания, когда ударно-волновая терапия не позволяет добиться полного эффекта, мы применяем другие современные методы физиотерапии, способные повышать эффективность ударно-волновой терапии.
К ним относятся:
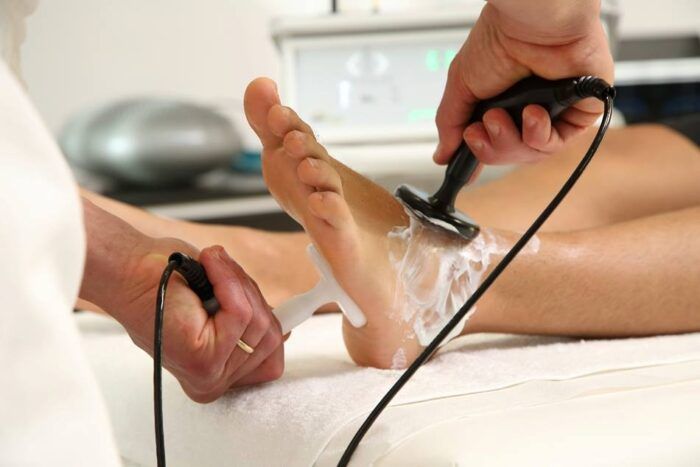
Текар терапия – ультрасовременный
метод физиотерапии, основанный на
применении электро-магнитных
колебаний, подаваемых в ткани на строго
заданной частоте, обладающей
выраженным лечебным эффектом.
Метод относится к современному направлению клеточной терапии, поскольку способен вызывать нормализацию обменных процессов на уровне мембран клеток, что быстро нормализует обмен веществ в месте воздействия, вызывая ускоренное заживления поврежденных структур, купирование отека и воспаления, рассасывание гематом, повышая эластичность тканей, размягчая очаги уплотнений и расслабляя напряженные ткани.
В нашей клинике используется новейший аппарат текар-терапии последнего поколения итальянской фирмы Unibell International, разработавшей данный метод лечения и запатентовавшей уникальную лечебную частоту 447 КГц, а также сам термин Tecar (Текар) и Tecarterapia (Текартерапия).
Текар-терапия обычно проводится курсом 5-10 процедур, многие пациенты чувствуют облегчение после проведения уже первого сеанса, курс лечения обычно позволяет получить значимый и стабильный результат.

Локальная баротерапия – метод основанный на погружении конечности с специальную герметичную колбу, в которой с помощью заданной компьютерной программы поочередно меняются фазы повышенного (гипербария) и пониженного (гипобария) давления, что создают эффект массажа сосудов, обеспечивая мощный приток крови к поврежденным структурам подошвенного апоневроза.
В результате запускается значительное насыщение патологического очага кислородом и питательными веществами, что запускает каскад восстановительных процессов, приводя к заживлению мест надрывов подошвенного апоневроза, расслаблению спазмированных и размягчению уплотненных тканей, рассасыванию отечной жидкости, купированию воспалительной реакции, повышению прочности и эластичности связочных структур.

HILT-терапия (высокоинтенсивная
лазеротерапия) -современный метод
лазеротерапии, основанный на
применении лазера высокой мощности.
За счет доставки в ткани высоких доз световой энергии инфракрасного спектра в области пяточной шпоры развивается комплексный ответ тканей в виде быстрого снятия отека и воспаления в травмированных структурах подошвенного апоневроза, что приводит к быстрому купированию болевого синдрома. Параллельно развивается сосудистый эффект в виде активации кровообращения, что обеспечивает биостимуляцию, проводящую к регенерации связочный структур.

SIS-терапия (высокоинтенсивная
магнитотерапия) – современный
метод магнитотерапии, основанный на
локальном применении магнитного
поля высокой мощности, дающего
быстрые лечебные эффекты.
Применение магнитных полей надежно зарекомендовало себя как быстрый и эффективный способ избавления от болей, отека и воспалительной реакции, а также как способ стимуляции кровообращения, обладающий седативным (успокаивающим) эффектом. Способность локально сконцентрировать высокие дозы магнитной энергии в зоне поврежденных тканей, появившаяся при появлении ультрасовременных аппаратов магнитотерапии нового поколения, позволяет в разы усилить воздействие, приводя к более скорому и более мощному развитию терапевтических эффектов.
Помимо набора описанных выше современных методов лечения пяточной шпоры, в нашем арсенале есть также полный набор классических методов физиотерапии, таких как ультразвуковая терапия, импульсная электротерапия, низкоинтенсивная магнито- и лазеротерапия, обладающих эффективностью при данном заболевании.

