Грыжи межпозвонковых дисков могут проявляться различными симптомами. Самые частые симптомы грыжи позвоночника – боли. Они встречается у большей части пациентов с грыжей позвоночника. Подробное описание особенностей болевого синдрома у пациентов с грыжей диска можно прочитать в нашей отдельной статье.
Помимо боли, пациенты могут испытывать следующие симптомы грыжи позвоночника:
I. Парестезии – это общее название группы симптомов грыжи позвоночника, характеризующихся чувствительными не болевыми проявлениями и обусловленными ишемией (нарушением кровоснабжения) чувствительных волокон нервного ствола. Они бывают нескольких типов:
- тактильные: ощущение онемения, покалывания, ползания мурашек;
- температурные: ощущение тепла или похолодания;
- псевдоспастические: ощущение напряжения в тканях.
Эти симптомы грыжи позвоночника связаны со сдавлением нервного корешка или нервных сплетений и периферических нервов за счет спазма и уплотнения мышц или соединительнотканных структур. Так, нередко при грыжах шейного отдела наблюдается напряжение передней и средней лестничных мышц со сдавлением стволов плечевого сплетения, проходящего между ними в межлестничном промежутке. При грыжах поясничного отдела часто повышается тонус грушевидной мышцы, что может приводить к сдавлению одного или нескольких из пяти нервов: седалищный, нижний ягодичный, половой, задний кожный нерв бедра, нижний внутренний нерв седалища. Помимо указанных, в патологически процесс могут вовлекаться и другие нервы. Вариант поражения при котором одновременно со сдавлением сплетения или периферического нерва за пределами позвоночника, присутствуют признаки сдавления нервного корешка в позвоночном канале, называется синдромом двойного сдавления (double crush syndrome).
Главной особенностью парестезий является то, что они характеризуют более глубокую степень поражения нервных волокон. Так, для появления боли необходимо сдавление, но не обязательно развитие ишемизации нервного ствола, для развития же парестезий требуется не только сдавление, но и нарушение кровоснабжения нервных волокон. В виду того что, парестезии являются признаком более глубокого поражение нервных волокон, их восстановление при данном симптоме происходит обычно медленнее и требует больших лечебных усилий.
II. Парезы, плегии.
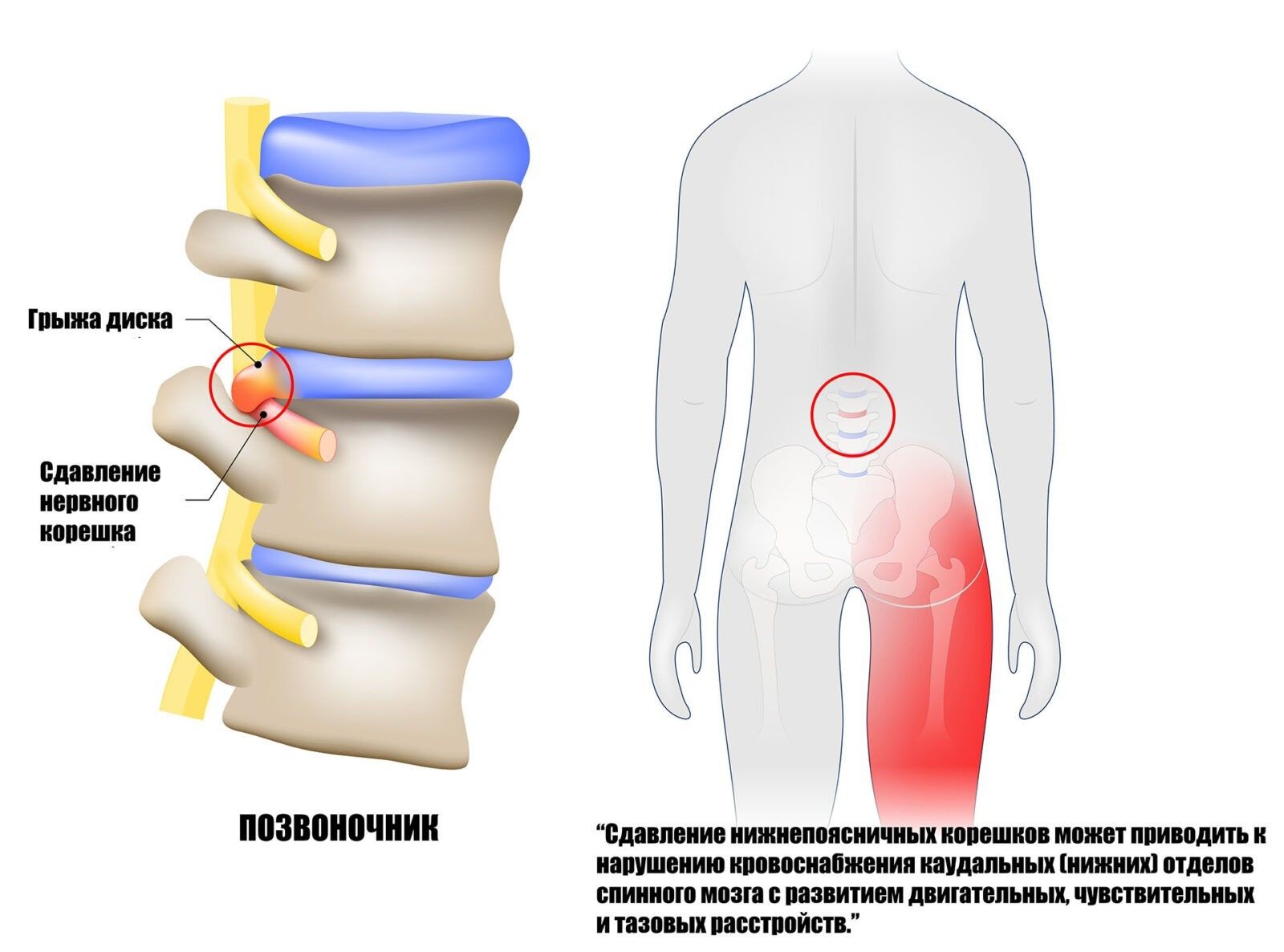
Данные симптомы грыжи позвоночника представляют собой стадии единого процесса, связанного с нарушением иннервации мышц за счет поражения двигательных волокон нервных корешков или периферических нервов. Парез – это частичное снижение силы мышц, их ослабление. Плегия (паралич) – это полная обездвиженность той части тела, мышцы которой поражены. Данные симптомы свидетельствует о глубоком поражении нервных образований, а именно их двигательных волокон, связанном с нарушением кровоснабжения, вызванном их сдавлением. Локализация пареза обычно определяется зоной иннервации пораженного нерва или корешка. Так, например, при поражении корешка L5 ослабевают мышцы, осуществляющие тыльное сгибание стопы и человек не может встать на пятки. Вовлечение в патологически процесс корешка S1 может приводить к ослаблению мышц, обеспечивающих подошвенное сгибание стопы. Становится затруднительным или невозможным вставание на носки. При грыжах чаще страдают мышцы, отвечающие за движения дистальных отделов конечностей – стопы (при поясничных грыжах) и кисти (при шейных грыжах), что связано с более частым поражением дисков соответствующих уровней.
Двигательные (парезы, плегии) и чувствительные (парестезии) расстройства при грыжах могут быть связаны не только с поражением периферических нервных структур (нервных корешков, сплетений, периферических нервов), но и с поражением центральной нервной системы. При грыжах шейной, грудной и верхнепоясничной локализации это обычно связано со прямым сдавлением спинного мозга и его сосудов, что приводит к развитию миелопатии (хроническое нарушение кровоснабжения спинного мозга) или спинальному инсульту (острое нарушение кровоснабжения спинного мозга). Сдавление нижнепоясничных корешков может приводить к нарушению кровоснабжения каудальных (нижних) отделов спинного мозга с развитием двигательных, чувствительных и тазовых расстройств. Данная симптоматика может встречаться у 15-17% людей, имеющих дополнительную радикуломедуллярную артерию Депрож-Готтерона. Это сосуд, кровоснабжающий не только пятый поясничный или первый крестцовый корешок, как у большинства людей, но и дополнительно еще и концевые отделы спинного мозга. Такая особенность кровоснабжения у пациентов, имеющих грыжу LIV-V или LV-SI дисков, может привести к более серьезным поражениям нервной системы.
III. Тазовые нарушения.
Данные симптомы обусловлены нарушениями иннервации тазовых органов, приводящими к расстройствам мочеиспускания, дефекации и сексуальной функции. Обычно связаны с поражением спинного мозга при грыжах шейного, грудного и верхнепоясничного уровней. Также могут встречаться при грыжах средне- и нижнепоясничного уровней в случае сдавления конского хвоста, пятого поясничного или первого крестцового корешков (при условии наличия дополнительной радикуломедуллярной артерии Депрож-Готтерона).
IV. Ограничения объема движений в позвоночнике.
Данный симптом более характерен для стадии обострения, меньше выражен или полностью отсутствует в стадии ремиссии. Его происхождение связано с многими моментами: спазмом и уплотнением мышц, формированием функциональных блоков позвоночно-двигательных сегментов, травматизацией нервных образований при их сдавлении с формированием рефлекторного защитного ограничения объема движений.
Особенность данного симптома заключается в том, что он может носить как защитный, так и патологический характер.
Защитная роль его связана с блокировкой болезненных движений. Организм самостоятельно определяет те направления движений, которые в данный момент нежелательны, поскольку приводят к травматизации нервных образований и ограничивает их. При попытке их выполнения возникает боль, сигнализирующая о нежелательности данных движений. Нецелесообразно игнорировать данные реакции организма и пытаться увеличить объем движений через боль. Нервные структуры всегда в приоритете и их травматизация будет приводить к усилению каскада патологических реакций с вторичным еще большим ограничением объема движений. Данное правило справедливо для фазы обострения, сопровождающейся сдавлением нервных образований.
Патологическая роль данного симптома заключается в том, что ограничение объема движений вызывает снижение проприоцептивного потока в структуры спинного мозга. Проприоцепивным называется поток импульсов поступающих от мышц, сухожилий, связок, капсул суставов. Чем больше выражен проприоцептивный поток, тем меньше болевых импульсов может поступить в спинной мозг и тем быстрее купируется боль. Однако увеличения объема движений в острой фазе заболевания лучше достигать пассивными методами, мягко увеличивая объем движений в блокированных суставах и расслабляя напряженные мышцы без травматизации нервных корешков, рецепторов фиброзного кольца, связок и капсул суставов. Безболезненное увеличение объема движений, не усиливая раздражения нервных структур, увеличит поток проприоцептивных импульсов, поступающих в спинной мозг, что ограничит возможность поступления в него болевых импульсов. По мере появления безболевых движений, увеличения их объема и количества, необходимо начинать активные движения в безболевом режиме, выполняя только те из них, которые не провоцируют возникновение боли.
V. Эмоционально-аффективные нарушения.

К данным нарушениям, встречающимся при грыжах дисков, относятся прежде всего тревога, страх, депрессия.
Тревога чаще всего возникает в острой фазе, связана с неизвестностью перспектив, дефицитом информации о заболевании. Обычно усиливается при затяжном характере обострения, вследствие отсутствия оперативного регресса симптомов.
Страх чаще возникает при дебюте заболевания, при серьезном характере грыжи и ее симптомов, длительном их сохранении. В данном случае может возникать ощущение обреченности вследствие кажущейся неразрешимости проблемы.
Депрессия является верным спутником хронического болевого синдрома. Обычно развивается при безуспешности проводимых лечебных мероприятий. Длительная безрезультативная терапия вызывает эмоциональную подавленность, снижение настроения, мысли постоянно сосредоточенны на имеющихся симптомах, ограничивающих жизнедеятельность. Помимо эмоциональной присутствует химическая составляющая, обусловленная развитием дефицита противоболевых медиаторов, серотонина и норадреналина, в структурах центральной нервной системы. Данный дефицит не только облегчает восприятие боли, но и является химической основой усугубления депрессивных расстройств.
