Магнитно-резонансная томография, ставшая на сегодняшний день рутинным методом диагностики при различных патологических состояниях позвоночного столба, показала, что в подавляющем большинстве случаев появлению грыжи межпозвонкового диска предшествует развитие дистрофических изменений в нем в виде остеохондроза. Крайне редко можно увидеть появление грыжи на интактном, не подвергшемся предшествующей дистрофии диске. То есть грыжа редко возникает на пустом месте, сначала необходимо чтобы диск прилично износился и лишь затем в нем формируется грыжа.
Широкое внедрение в практику магнитно-резонансной томографии показало также что грыжи могут не проявлять себя клинически, иными словами грыжа уже может присутствовать, но при этом не беспокоить человека. Это подтверждается обследованием клинически бессимптомных лиц. Так почему грыжа диска начинает болеть?
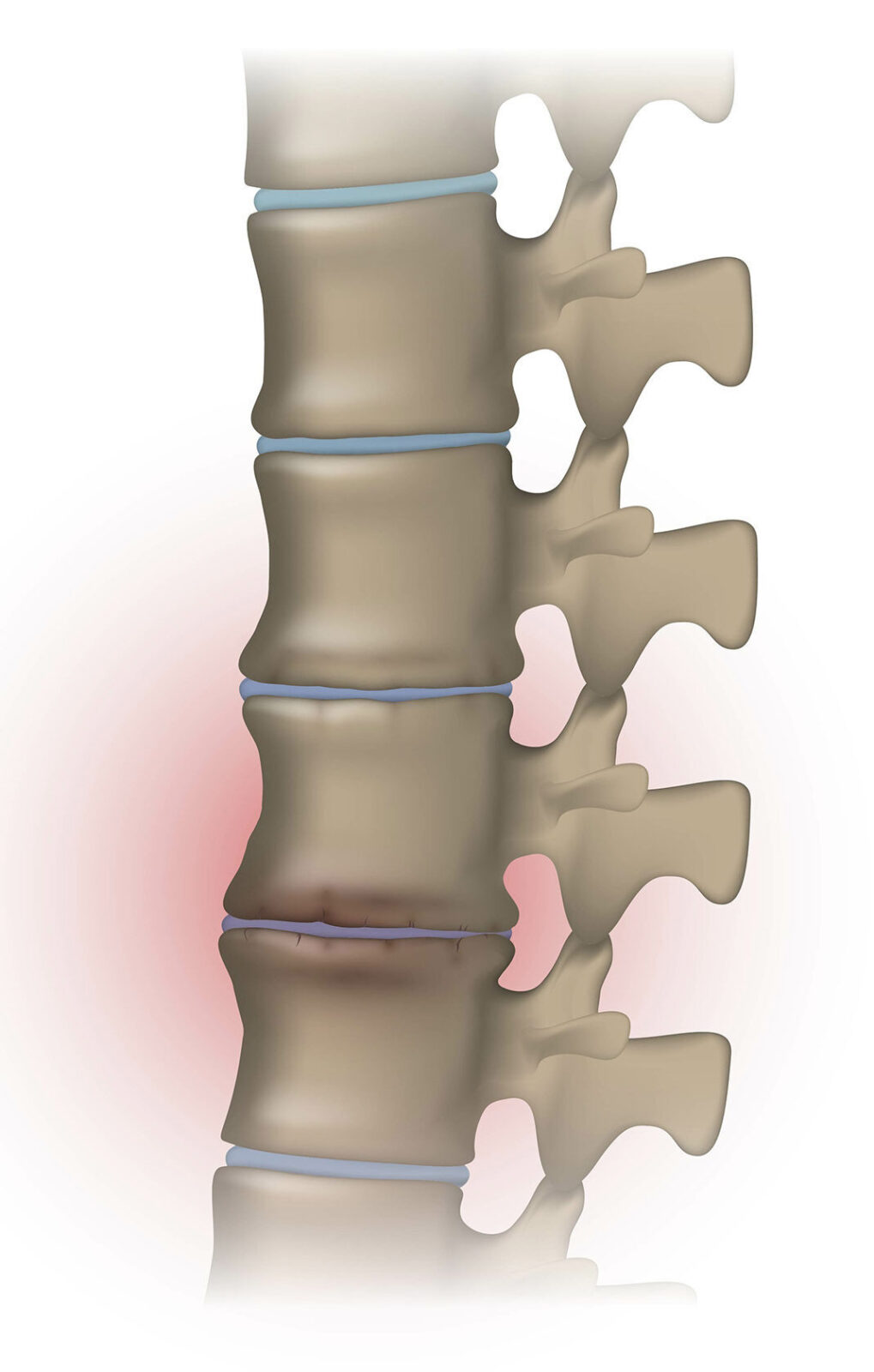
Таким образом, в большинстве случаев грыжа проходит бессимптомную стадию. Это так называемые немые грыжи. Некоторый промежуток времени, иногда значительный, грыжа может не беспокоить человека потому, что позвоночный канал, как центральная его часть, так боковые (корешковые каналы) созданы природой с запасом, то есть размер канала существенно превышает размер залегающих в нем нервных структур. Так, например, нервные корешки занимают 1/3 часть межпозвонкового отверстия, сагиттальный размер позвоночного канала на шейном уровне в норме 14 мм и более, а тот же размер спинного мозга − 7-8 мм. То есть нервные структуры могут вполне комфортно себя чувствовать длительное время даже при появлении грыжи. Для того чтобы грыжа себя типично проявила требуется критическое сужение канала и сдавление нервного корешка.
Почему грыжа начинает болеть?
Анализ практики показывает, что почти в 90% случаев симптомы сдавления нервного корешка развиваются остро от нескольких часов до нескольких дней и лишь примерно в 10% случаев постепенно в сроки от одной до нескольких недель. В ¾ случаев острое начало обусловлено стремительным нарастанием функционального компонента стеноза позвоночного канала за счет функционального блокирования грыжевого позвоночно-двигательного сегмента. В ¼ случаев острое начало корешкового синдрома связано с быстрым увеличением размера грыжи диска за счет разрыва фиброзного кольца и задней продольной связки, то есть с усилением выраженности структурного компонента стенозирования позвоночного канала.
Таким образом, в большинстве случаев грыжа существует определенное время до развития обострения, потом действует какой либо фактор, который вызывает формирование функционального блока позвоночно-двигательного сегмента («смещение позвонка») в области грыжи, позвоночный канал при этом становится еще более узким, грыжа приближается к нервному корешку и сдавливает его. По пути грыжа придавливает венозные сплетения, отток крови из них ухудшается, они увеличиваются в размере (надуваются), стенка их становиться более проницаемой, развивается отек и асептическое воспаление. Развивается механическая и асептико-воспалительная боль. Такой механизм развития радикулопатии встречается при большинстве протрузий и сублигаментарных (подсвязочных) экструзий.
Функциональные блоки, являющиеся причиной перехода бессимптомных грыж в клинически значимые (симптомные) могут развиваться в результате ущемления капсулы межпозвонкового сустава или достаточно интенсивного первичного спазма околосуставных мышц вследствие их некоординированной работы при выполнении резкого, рывкового движения с дополнительным отягощением рук или без него, а также в результате длительных неудобных поз, вызывающих усиление раздражения в пораженном позвоночно-двигательном сегменте и дистоническое состояние (растяжение с одной стороны и спазм с другой) локальных мышечных групп. В ряде случаев грыжа начинает себя проявлять на фоне обострения патологии других отделов позвоночного столба, что объясняется наличием взаимосвязей между позвоночно-двигательными сегментами различных отделов позвоночника. У части пациентов сдавление корешка развивается после переохлаждения, интоксикаций, эмоциональных стрессов, перенесенных заболеваний внутренних органов, что объясняется формированием у них мышечных вариантов функциональных блоков в результате локальных мышечно-тонических реакций грыжевого позвоночно-двигательного сегмента вследствие влияния холодовых, токсических, стрессовых факторов, а также реализации висцеро-моторных реакций. То есть импульсы на мышцы позвонков расположенных в зоне грыжи, способные их сместить и передвинуть тем самым грыжу к корешку вызвав его сдавление, могут прийти не только в результате подъема тяжести, неправильного движения, неудобной позы или предшествующих болей в другом отделе позвоночника, но и вследствие переохлаждения, интоксикации, стресса, заболевания внутреннего органа, имеющего с зоной грыжи общие центры иннервации.
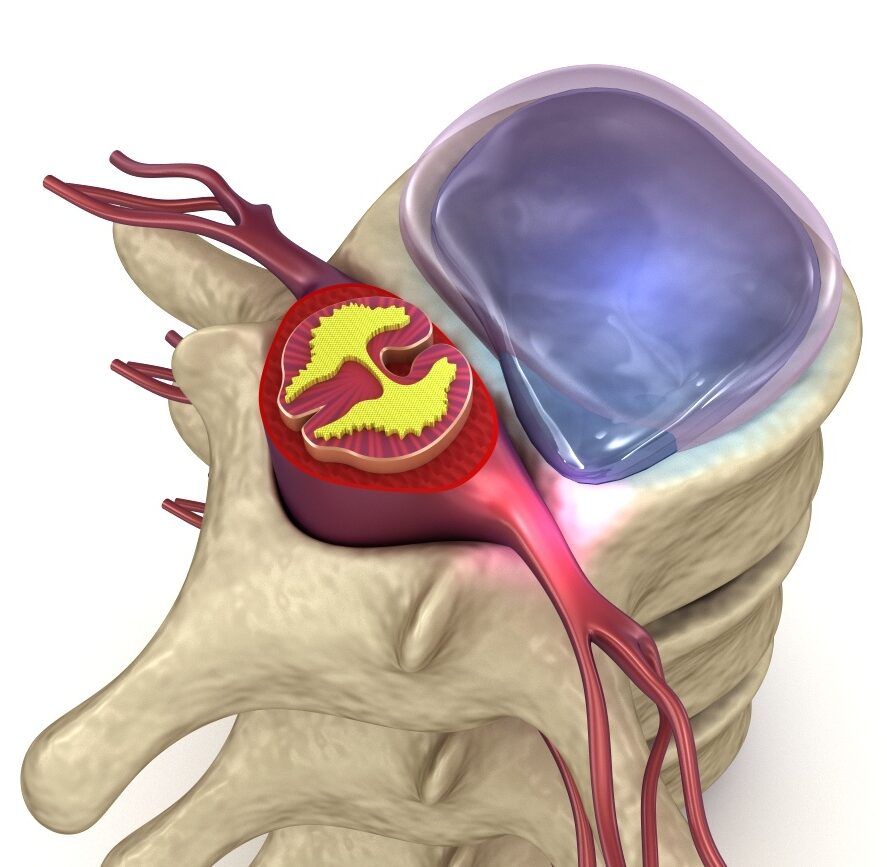
В более редких случаях, когда происходит резкое увеличение грыжи диска при разрыве задней продольной связки и переходе сублигаментарной экструзии в транслигаментарную (чрезсвязочную), происходит непосредственное механическое сдавление корешка грыжей с последующим развитием отека и асептико-воспалительной реакции, которая в данном случае более мощная, поскольку она развивается не только за счет сдавления венозных сплетений позвоночного канала, а также в результате реакции иммунной системы на незнакомое ей вещество пульпозного ядра, оказавшееся в нетипичном для него месте и ранее не контактировавшее с иммунной системой. По сути это аутоиммунная реакция, которая дает выраженное воспаление и, как правило, значительно выраженный болевой синдром. Функциональное блокирование позвоночно-двигательного сегмента при данном варианте развития событий также развивается, но вторично как результат мощного раздражения корешка, обусловленного его сдавлением и спазма мышцы, окружающих данный позвоночно-двигательный сегмент. Это в свою очередь может усиливать сдавление нервного корешка.
Постепенное развитие сдавления нервного корешка, наблюдающееся примерно в 10% случаев, связано с развитием мышечных функциональных блоков грыжевого или близлежащих позвоночно-двигательных сегментов. Как правило у данных пациентов наблюдаются ежедневно повторяющиеся однообразные перегрузки соответствующего отдела позвоночника статического или динамического характера, что приводит к блокированию грыжевого и/или близлежащих позвоночно-двигательных сегментов с постепенным углублением степени блока и соответственно плавным развитием абсолютного стеноза позвоночного канала. Данный процесс, как правило, сопровождался флюктуациями степени функционального блокирования, с ее уменьшением после отдыха и усилением после начала нагрузки, что сопровождается периодической микротравматизацией корешка с соответствующими периодическими болями, изначально не выраженными и возникающими только при нагрузке, но постепенно усугубляющимися, приобретающими большую выраженность и более постоянный характер. Постепенное развитие сдавления корешка также характерно для сублигаментарных грыж (протрузии, экуструзии).
Анализ биомеханики больных и сопоставление ее с данными магнитно-резонансной томографии в различных стадиях грыжевого процесса показывает, что у многих пациентов функциональные блоки позвоночно-двигательных сегментов различных зон позвоночника как вовлеченных в грыжевой процесс, так и не вовлеченных в него, присутствуют на разных стадиях. Так, функциональные блоки нередко выявляются еще в детском и юношеском возрасте до развития существенных дистрофических изменений в дисках, они также присутствуют у пациентов с остеохондрозом и немыми грыжами, а в дальнейшим выявляются при формировании клинических проявлений грыж дисков позвоночника. Негативное влияние функциональные блоков состоит в том, что они повышают нагрузку на позвоночно-двигательный сегмент и обеспечивают на данном уровне асимметричность внутридискового давления. Это на способствует более раннему развитию остеохондроза, в последующем его прогрессированию и далее развитию грыж дисков, которые вначале протекают бессимптомно, а в последующем начинают беспокоить, чаще за счет усугубления имеющихся функциональных блоков или появления новых, значительно реже за счет резкого одномоментного увеличения грыжи.
Резюмируя можно констатировать, что грыжа диска – это не отдельная болезнь, а запущенная стадия дистрофического процесса в межпозвонковых дисках, являющегося частью более обширного процесса, который можно назвать биомеханически-дистрофическая болезнь позвоночника. Данный термин не является официальным, но достаточно точно отражает суть всех изменений протекающих в позвоночнике. Изначально у человека формируются нарушения биомеханики, ключевым компонентом которых являются функциональные блоки позвоночника. В последующем, вследствие совместного негативного влияния функциональных блоков и факторов образа жизни, в межпозвонковых дисках развиваются дистрофические изменения (остеохондроз), которые со временем приводят к формированию грыжи диска, существующей какое-то время бессимптомно, а в последующем вызывающей клиническую симптоматику в виде различных неврологических проявлений. Таким образом, биомеханика, а точнее ее нарушения, со своим ключевым звеном в виде функциональных блоков, является эпицентром заболевания. С одной стороны биомеханические нарушения являются мощным фактором, запускающим развитие структурных нарушений, а с другой стороны они вызывают развитие клинических проявлений грыжи диска, когда она уже сформировалась. Логично предположить, что если биомеханический фактор играет столь существенную роль в развитии самой грыжи и появлению ее симптоматики, то скорее всего его коррекция должна быть одним из самых мощных лечебных факторов.
