Как жить с грыжей позвоночника – это главный вопрос, возникающий перед пациентами, которым впервые выставлен данный диагноз.
Первое с чего хотелось бы начать – это попробовать уберечь пациентов от иллюзии, что существует какой-то один золотой способ или метод как жить с грыжей позвоночника, который позволяет решить проблему и забыть о грыже раз и навсегда. Давайте будем объективными, ведь грыжа – это не проблема, возникшая здесь и сейчас в момент, когда она стала беспокоить.
Грыжа – это, как правило, долгий путь, который начинается с малых функциональных нарушений, приводящих постепенно к появлению структурных расстройств, закономерно завершающихся формированием грыжи. Грыжа не статична, почти никогда не бывает, что сегодня у Вас остеохондроз, а завтра резко грыжа. При размышлениях о причинах и механизмах развития грыжи, напрашивается образное выражение «грыжа – это путь длинною в жизнь». Действительно, почти всегда именно так и бывает. Причины появления грыжи подробно описаны тут.
Грыжа – это болезнь современного человека, к которой он начинает свой путь еще в детстве. Понятно, что немало зависит от генетики, от того насколько прочна соединительная ткань, что будет обусловливать исходную прочность диска. Но дальше с момента рождения роль генетики заканчивается и начинается влияние приобретенных внешних и внутренних факторов. Каков был процесс родов, насколько он был травматичен, какова окажется стойкость возникших во время родов и даже во внутриутробном периоде функциональных нарушений биомеханики, какова их обширность, произойдет ли их самокоррекция или часть из них останутся и закрепятся, продолжив оказывать влияние на функцию, а в последующем и структуру позвоночника, как будет протекать жизнь ребенка, будет ли он много сидеть, мало двигаться, будет ли с детства поднимать тяжести, будет ли заниматься спортом и какой это будет спорт, будет ли это любительский спорт или профессиональный, будут ли в детской и взрослый жизни случаться какие-либо травмы, затяжные хронические заболевания внутренних органов. Каждый неблагоприятный фактор может вносить свой маленький вклад в копилку грыжеобразования, перегружая диски непосредственно извне или создавая внутренние условия в виде формирования асимметричных установок позвонков, перегружающих диски.
Чаще всего грыжа – это результат того, что в жизни человека что-то долго было не так. Грыжи – это болезнь значительно большего количества людей, чем принято считать. К врачам в основном приходят те люди, у которых грыжи уже начали беспокоить. Остальные протекают бессимптомно, потому что не достигли еще той выраженности, при которой беспокойства начнутся. Причем не существует размера грыжи, до которого можно жить спокойно, а после которого необходимо, как говорится, начинать суетиться, бегать по врачам. Даже небольшие грыжи могут приносить серьезные беспокойства. Лучшее лечение грыжи – в ее профилактике, а если она уже появилась – в недопущении ее увеличения, если она уже большая – в попытке ее уменьшения, если развились неврологические нарушения – в их максимально полном устранении. Красной нитью через все эти пункты должно проходить понимание того, что грыжа – это болезнь, начало и развитие которой, происходит от биомеханических перегрузок. Только их максимально полная инвентаризация может обеспечить долгосрочную положительную динамику, поможет остановить прогрессирование болезни, повернет ее вспять.
При устранении биомеханических перегрузок, важно разделить зоны ответственности.
Задача врача провести коррекцию внутренних биомеханических перегрузок, то есть уменьшить ограничения подвижности структур опорно-двигательного аппарата в блокированных зонах, улучшить состояние мягких тканей (мышц, фасций, связок, сухожилий), то есть провести коррекцию, скопившихся, нередко, за многие годы жизни, биомеханических цепочек, приведших к перегрузке дисков и формированию в них грыж.
Зона ответственности пациента – это коррекция внешних биомеханических перегрузок: исключение подъемов тяжестей из положения наклона вперед, правильный подъем грузов (не за счет наклона туловища, а за счет приседания), исключение скручиваний в поясничном отделе, переразгибания в поясничном и шейном отделах позвоночника, резких, рывков движений.
Но вернемся к главному вопросу – как жить с грыжей позвоночника? Поговорив о важности и первостепенности биомеханического фактора, разберем данный вопрос в хронологическом порядке.
Что делать при подозрении на грыжу диска?
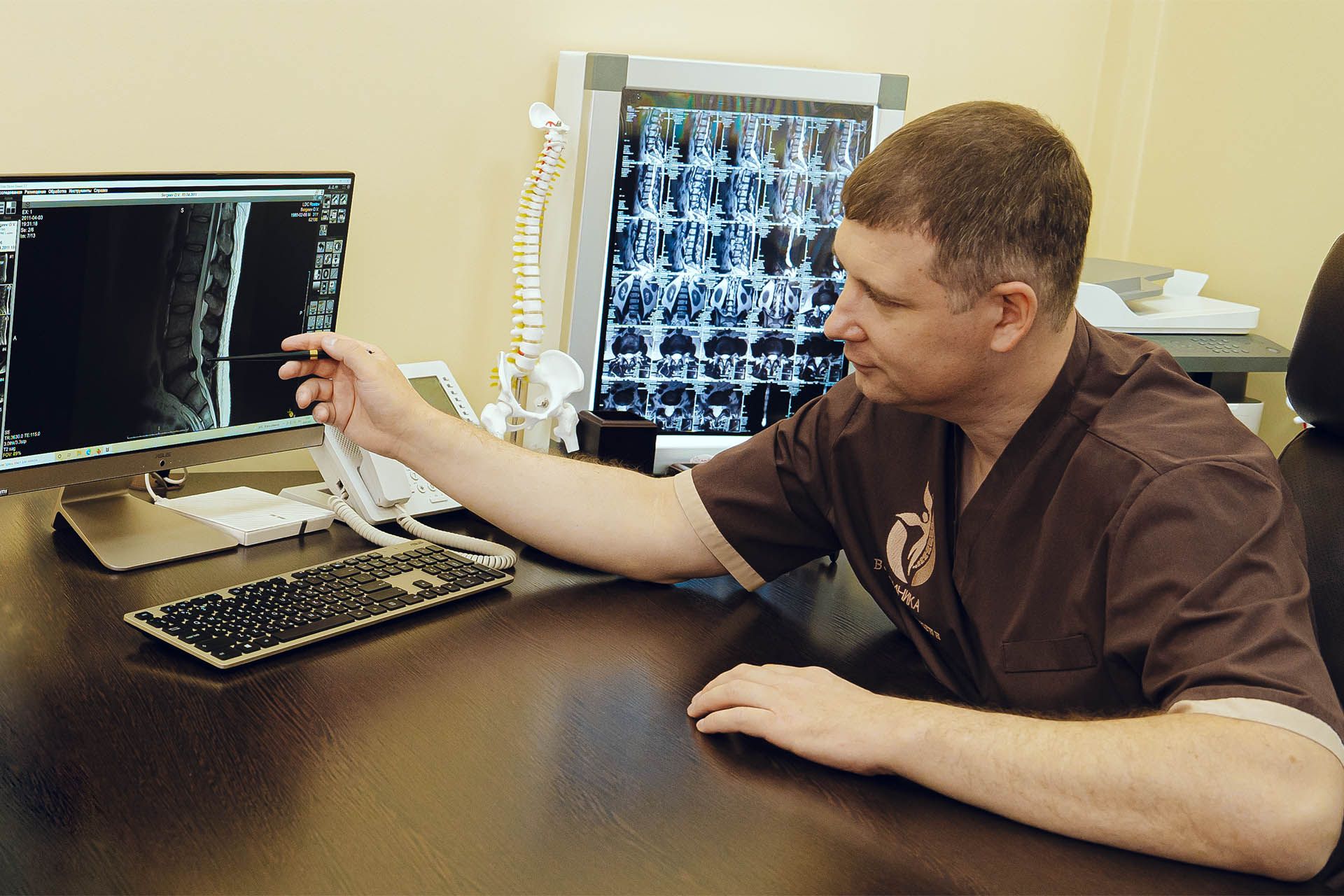
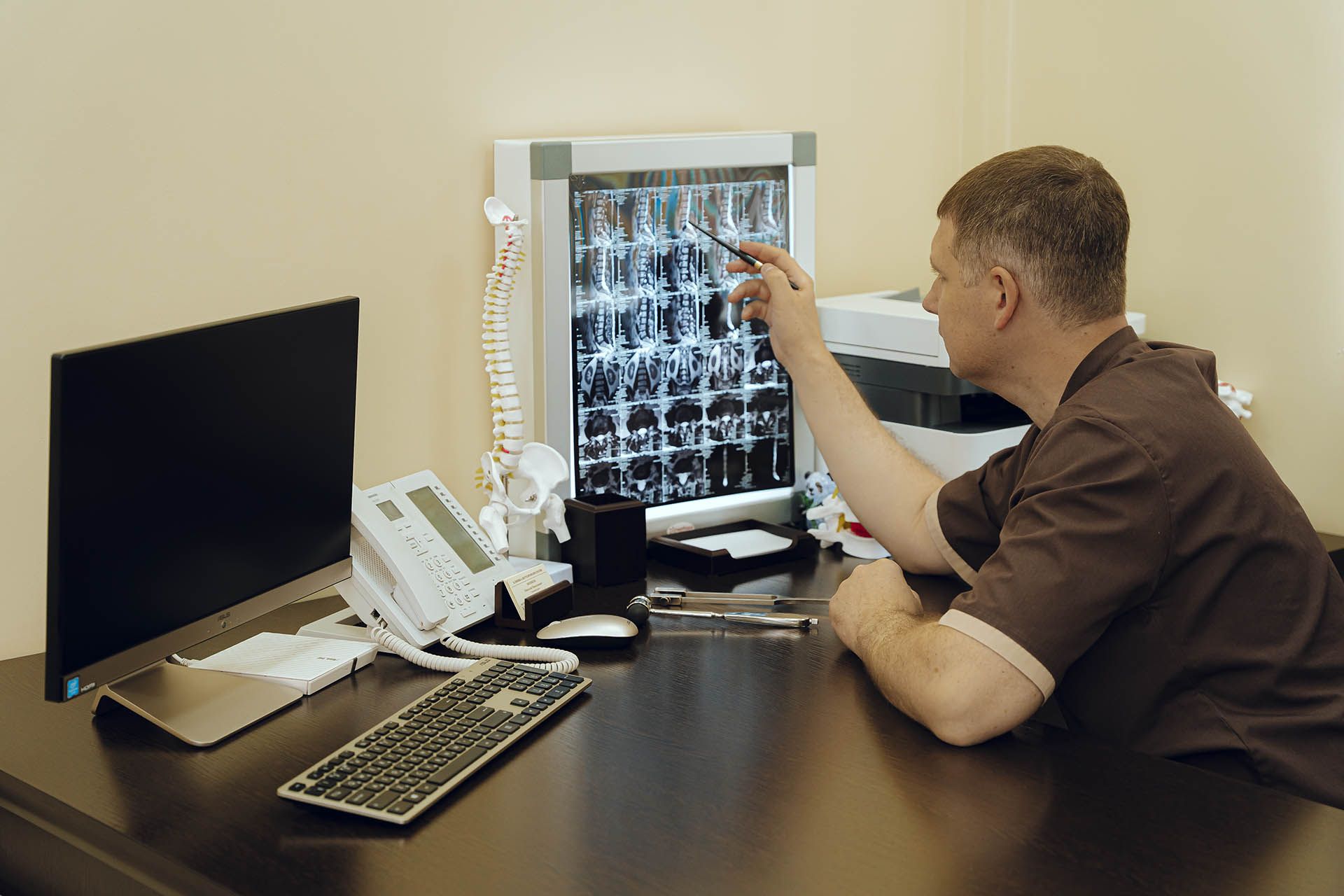
Как определить у себя грыжу позвоночника? Представим ситуацию, что диагноз грыжи еще не поставлен, но состояние позвоночника уже начинает вызывать тревожные мысли. Что делать? Ответ однозначный – выполнять МРТ, беспокоящего отдела позвоночника. Лучше, если его назначит врач, потому что не всегда зона жалоб совпадает с зоной необходимого обследования. В каких ситуациях надо проявить предусмотрительность и пройти МРТ позвоночника:
- Вы испытываете хоть и терпимые, но регулярные боли в каком-либо отделе позвоночника;
- у Вас случился эпизод острых болей, не выходящий за пределы какого-либо отдела позвоночника, но не купирующийся на фоне приема нестероидных противовоспалительных препаратов и миорелаксантов в течение 5-6 дней;
- Вас беспокоят регулярные боли в какой-либо из указанных зон: рука, надплечье, ягодица, нога;
- Вас беспокоит онемение (покалывание, мурашки, жжение, похолодание) или слабость в руке либо ноге;
- Вы занимаетесь каким-либо видом спорта, связанным с подъемом тяжестей, регулярными упражнениями на развитие гибкости, повторяющимися резкими, рывковыми движениями, ударными, беговыми нагрузками.
Конечно данный список ситуаций не является исчерпывающим, но позволит многим людям проявить должную бдительность и выявить грыжу диска или предгрыжевые состояние, на более ранних стадиях, подобрать необходимый план лечения, пересмотреть нагрузки.
Что делать, как жить с грыжей позвоночника когда диагноз уже установлен?
Первое, что необходимо понимать, что диагноз грыжи диска – это не приговор. Подавляющее большинство грыж не требует хирургического лечения. Сам факт наличия грыжи не является показанием к операции. Показания к хирургическому лечению при грыже действительно существуют, но они только неврологические. Возникают тогда, когда грыжа за счет сдавления нарушает кровоснабжение в тех нервных образованиях, длительное расстройство питание которых недопустимо в виду наличия высокого риска сохранения стойких нарушений неврологических функций. В данном случае требуется быстрое проведение нейрохирургической операции по удалению грыжи, поскольку, если нарушения функций затянутся, то восстановить их будет очень сложно, иногда невозможно.
Такие показания к операции называются абсолютными, к ним относятся:
- тазовые нарушения. Если у пациента с грыжей диска остро развились тазовые нарушения (задержка или недержание мочи), то его необходимо оперировать. Надо быстро устранять сдавление нервных структур (спинной мозг, конский хвост, L5 или S1 корешок при наличие дополнительной радикуломедуллярной артерии Депрож-Готтерона), чтобы восстановить кровоснабжение зон ответственных за нарушенные функции.
- развитие пара- или тетрапареза (ослабление обеих ног или ног и рук). Слабость в руках и ногах может развиваться при шейной грыже, а только в ногах при шейной, грудной и поясничной. Свидетельствует о сдавлении и нарушении кровоснабжения спинного мозга или нижнепоясничных корешков (при наличии дополнительной радикуломедуллярной артерии). На этом абсолютные показания к оперативному вмешательству исчерпываются.
Помимо абсолютных, существуют также относительные показания к операции, это показания при которых к хирургическому лечению прибегают только при отсутствии эффекта от консервативной терапии. В данном случае важно понимать сроки, которые могут отводится на консервативную терапию для оценки ее эффективности. Важно также понимать, что в течение этих сроков необходимо проводить не просто какое-либо лечение, а правильные лечебные мероприятия, поскольку некорректное лечение может повысить количество случаев, требующих выполнения оперативного вмешательства.
Итак, относительными показаниями могут быть:
– сохранение выраженного болевого синдрома в течение 3-4 месяцев. Очень важно, чтобы пациент в течение этого срока получал правильное лечение. На практике нередки случаи, когда в течение нескольких месяцев смысл лечебных мероприятий заключается в последовательной смене одних лекарственных препаратов другими без применения немедикаментозной терапии. При этом нередко оказывается, что если данному больному начать проводить правильное лечение, боль постепенно отступает, даже если предшествующий период болевых проявлений составлял несколько месяцев. Действительно опасность длительной боли заключается в ее хронизации, которая в среднем наступает через 3 месяца присутствия регулярных болевых проявлений. Смысл данного состояния заключается в развитии центральной сенситизации – состояние, при котором происходит перевозбуждение центров передачи и восприятия боли в центральной нервной системе с развитием их повышенной чувствительности. Это приводит к облегченному и усиленному восприятию болевых стимулов, а также, иногда, к восприятию неболевых импульсов как болевых. Обычно это добавляет сложности в лечении больных, удлиняет сроки выздоровления, снижает результаты проводимой терапии. Поэтому желательно не допускать длительных многомесячных периодов болевых проявлений.
Важно отметить, что при определении показаний к операции по длительности болевого синдрома, надо учитывать продолжительность именно выраженных болей. Это боли, которые беспокоят человека как в вертикальном, так и в горизонтальном положениях, лежа больше связаны с движениями в постели, они делают невозможной повседневную деятельность, мешают удовлетворению основных физиологических потребностей, концентрируют на болевых проявлениях все внимание человека. Если в течение 3-х месяцев боли не регрессировали полностью, но из выраженных трансформировались в умеренно или слабо выраженные, то это не может являться показанием к проведению оперативного вмешательства, но служит показанием к выполнению повторных курсов консервативной терапии, которые в большинстве случаев позволяют в еще большей степени уменьшить выраженность болевых проявлений.
– наличие выраженного пареза мышц, обусловленного поражением одного-двух, максимум трех корешков. Корешки более устойчивы к гипоксии, чем спинной мозг, поэтому их глубокое безвозвратное поражение с развитием стойких двигательных неврологических нарушений обычно развивается в течение, как минимум, нескольких недель. Единого мнения какой срок является критическим не существует, но большинство специалистов считают, что это 4-8 недель. Важно понимать, что в течение этого срока должны присутствовать выраженные двигательные расстройства, то есть глубокий парез, чаще всего развивающийся в стопе (при поясничной грыже) или кисти (при шейной грыже). Не менее важно, получал ли пациент в течение данного времени адекватную терапию, направленную на устранение сдавления корешка и восстановление его поврежденных двигательных волокон. Если нет, а парез сохраняется уже несколько недель, есть смысл начать пробную терапию и оценить отклик на нее. Дело в том, что при хорошем потенциале восстановления первый отклик обычно развивается в течение ближайших 1-2 недель от начала правильной терапии. Если выраженность пареза уменьшается и он трансформируется в течение 1-2 недель в умеренный или легкий, есть смысл продолжать консервативное лечение, даже если парез полностью не регрессировал в течение 4-8 недель, но имеет четкую тенденцию к уменьшению. Если же в течение ближайших 3-4 недель отклик в плане уменьшения слабости мышц нулевой, то есть сохраняется глубокий парез, при условии правильного лечения, то можно рассмотреть возможность проведения операции спустя 3-4 недели.
Итак, что делать, когда диагноз грыжи диска уже известен, показания к операции отсутствуют. Обращаться к специалистам и заниматься консервативным лечением. Именно консервативная терапия является основным способом лечения пациентов с грыжами. При повсеместном правильном лечении в операциях бы нуждались не более 1-2% больных. Конечно их проводят гораздо чаще, это обусловлено тем, что большая часть страдающих грыжами лечатся в основном только медикаментозно и решение о проведении операции принимается чаще всего по показанию, связанному со стойким не поддающимся консервативному лечению болевым синдромом. При этом на самом деле пациент не получает весь необходимый перечень лечения, который мог бы привести к успеху консервативной терапии. Иногда решение об обязательности операции принимается чисто по структурным показаниям, иными словами по размеру грыжи, что в настоящее время недопустимо. Уже известно, что чем больше грыжа и чем запущенней ее стадия, тем она лучше рассасывается, особенно при проведении физиотерапевтических процедур, способных стимулировать резорбцию. Поэтому если грыжа большая, а тем более транслигаментарная (экструзия, секвестрация), но не вызывает симптомов, являющихся абсолютными показаниями к операции, ее надо лечить консервативно, поскольку в подавляющем большинстве случаев пациент восстанавливается, а грыжа нередко откликается на лечение, направленное на стимуляцию резорбции. При небольших грыжах отклик на стимуляцию резорбции может быть хуже, но в данных случаях обычно нечасто рекомендуют проведение операции, а консервативное лечение, как правило, эффективно.
Как же проводить лечение?
Подходы к проведению консервативной терапии детально описаны тут. Здесь обратим внимание на другие аспекты, связанные с лечением. Оно может проводится как в стадии обострения, так и в стадии ремиссии. Обострение – это стадия, когда помимо биомеханических и структурных, имеются неврологические проявления заболевания. Ремиссия – это стадия, при которой неврологических проявлений нет вообще (полная ремиссия) или они выражены слабо и непостоянны (неполная ремиссия). В ремиссии пациенты обращаются редко, поскольку жалобы отсутствуют или минимальны. При этом, если грыжа протекает бессимптомно и никогда себя не проявляла, пациент, как правило никогда не получал лечение по поводу грыжи. Она выявляется, обычно, случайным образом, если вдруг человек решил сделать МРТ самостоятельно на всякий случай или придя на осмотр к доктору в качестве профилактической меры, были выявлены какие либо нарушения при осмотре и врач порекомендовал выполнить данное исследование. Как правило, у пациента в данном случае присутствуют два вида нарушений – структурные (сама грыжа) и функциональные биомеханические.
Если пациент уже получал лечение в связи с грыжей, важно какое оно было: если не проводилась мягкая мануальная терапия, корригирующая биомеханику и физиотерапия, направленная на стимуляцию резорбции, а использовалась только лекарственная терапия или немедикаментозные методы не обеспечивающие коррекцию локальных нарушений биомеханики и не имеющие резорбционного потенциала, то у пациента, как правило, сохраняется сама грыжа, то есть присутствуют структурные нарушения и имеются биомеханические нарушения – асимметричные установки различных структур опорно-двигательного аппарата, в том числе позвонков грыжевой зоны.
Разобравшись с этим становится понятно, какие лечебные мероприятия необходимо проводить в стадии обострения, а какие в стадии ремиссии.
В ремиссии – главное направление лечение – это коррекция биомеханики за счет мягкой мануальной терапии, а также стимуляция резорбции за счет физиотерапии при наличии у грыжи потенциала на рассасывание.
В обострении помимо указанных двух направлений терапии добавляется коррекция неврологических нарушений, для этого помимо мануальной и физиотерапии, может использоваться медикаментозное лечение.
Периодичность и количество необходимых курсов лечения должно определяться индивидуально в зависимости от характера самой грыжи и клинических проявлений, а также от эффективности проводимого лечения. Обычно приходится проводить 1-3 курса лечения. При необходимости проведения повторных курсов интервалы между ними составляют 4-6 месяцев. Необходимость проведения дальнейшего профилактического лечения и его периодичность определяются индивидуально. Большинство пациентов с грыжами дисков при лечебном подходе, нацеленном на максимально полную коррекцию всех типов нарушений – структурных, биомеханических и неврологических, хорошо восстанавливаются за 1-3 курса лечения и не нуждаются в последующем проведении регулярных курсов терапии. Важную роль, конечно, играет соблюдение правильного двигательного режима, исключение факторов риска рецидива заболевания.
Помимо корректных лечебных мероприятий, скорейшему восстановлению способствует соблюдение правильного режима. Как жить с грыжей позвоночника в стадии обострения? Необходимо исключить:
- выполнение резких, рывковых, некоординированных движений, подъем тяжестей, наклоны вперед, скручивание, переразгибание пораженного отдела позвоночника, посещение тренажерного зала. Основное правило не провоцировать двигательными нагрузками боль, необходимо ее избегать, потому что боль в обострении – это признак травматизации нервных структур, ее провоцирование будет замедлять выздоровление.
- посещение бани, сауны, прием горячей ванны;
- переохлаждение, воздействие сквозняков;
- острые и хронические стрессовые ситуации;
- прием алкоголя.
В фазе ремиссии количество ограничений становится меньше, однако все же сохраняется необходимость в соблюдении некоторых из них:
- не следует поднимать тяжести из положения наклона вперед, выполнять скручивания и переразгибания в поясничном отделе (при поясничной грыже), переразгибания в шейном отделе (при шейной грыже).
- игровые, подвижные виды спорта, бег, горные лыжи, сноуборд – не самые лучшие виды двигательных нагрузок для пациента с грыжей, они могут взывать декомпенсацию заболевания и развитие обострения, особенно в случае выполнения внезапных, резких, некоординированных движений.
- переохлаждений и сквозняков лучше также избегать на постоянной основе.
Переносимость тепловых процедур (бани, сауны, горячей ванны) и алкоголя обычно со временем улучшается, что связано с нормализацией функционального состояния сосудов эпидуральной клетчатки. Однако у некоторых пациентов может наблюдаться длительная чувствительность к данным видам воздействий. Большинству больных следует, как минимум, в течение двух месяцев от них воздерживаться.
После коррекции локальных биомеханических нарушений мягкой мануальной терапией, проведения физиотерапевтического лечения, нацеленного на стимуляцию резорбции, необходимо динамическое наблюдение, позволяющее оценить стойкость полученных положительных сдвигов от проводимого лечения и состояние грыжевого выпячивания. Повторный осмотр, нацеленный на оценку состояния биомеханики и неврологической сферы целесообразно проводить в сроки от 2 до 6 месяцев после окончания курса терапии, выполнение МРТ с целью оценки состояния грыжи целесообразно проводить через 4 месяца после окончания лечения, поскольку средние сроки индуцированной резорбции, если проводилось лечение направленное на его стимуляцию, составляют 2-6 месяцев. Поэтому повторный курс лечения, при необходимости, обычно проводится спустя 4-6 месяцев.

Как жить с грыжей позвоночника после лечения?
После окончания основного курса терапии может быть назначена лечебная гимнастика, смысл использования которой заключается в закреплении более правильных, более симметричных положений позвонков и создание локальной миофиксации на уровне грыжевого сегмента. При этом упражнения должны быть направлены на ослабленные, а не перегруженные заболеванием мышцы, не должны травмировать диск, связочный аппарат и нервные корешки. Они не должны вызывать боль и дискомфорт. На эффективность упражнений можно рассчитывать только в случае их выполнения на регулярной основе. Длительные по времени комплексы, как правило не долговечны, их пациенты перестают выполнять как только стало легче. Комплексы продолжительностью 10-15 минут часть пациентов все же выполняют дисциплинированно. Поэтому комплекс должен включать только ключевые упражнения, позволяющие добиться максимального закрепления положительных сдвигов, достигнутых базовым лечением.
В последующем, если сохраняется стойкая биомеханическая и неврологическая компенсация, необходимость повторных курсов лечения определяется состоянием грыжевого выпячивания. Если грыжа отреагировала на стимуляцию резорбции, стала мягче или меньше, есть смысл проведения повторных курсов лечения, нацеленных на развитие максимально полных положительных сдвигов в состоянии самой грыжи. Если грыжа не реагирует положительными сдвигами на стимуляцию резорбции, не размягчается и не уменьшается, но пациент неврологически и биомеханически скомпенсирован, может иметь полноценное качество жизни, ликвидация самой грыжи не должно являться самоцелью. Необходимость в последующем лечении возникает не у всех больных, определяется течением заболевания и проводится по показаниям.
